Date: July 2019
La leucemia linfoblástica aguda (LLA) es un cáncer del linaje linfoide que se caracteriza por el aumento en el desarrollo de linfocitos inmaduros. La LLA es un cáncer relativamente poco común, ya que representa menos del 0,5% de todos los cánceres en Estados Unidos, y la American Cancer Society estima aproximadamente 5.930 casos nuevos y 1.500 muertes por LLA en Estados Unidos para 2019. Sin embargo, como la LLA es el cáncer infantil más común, la enfermedad es un área de interés para los investigadores. El riesgo de desarrollo de LLA es mayor en niños menores de 5 años de edad. Este riesgo luego disminuye lentamente hasta pasados los 20 años y vuelve a aumentar nuevamente después de los 50 años de edad. Si bien la mayoría de los casos de LLA se presentan en niños, la mayoría de las muertes por la enfermedad ocurre en adultos. Las terapias más comunes para la LLA incluyen el uso de quimioterapia agresiva a largo plazo. Estos tratamientos generan una sobrevida del 90% de los niños después de cinco años. Sin embargo, esta cifra disminuye a aproximadamente un 40% de pacientes adultos libres de la enfermedad. Debido a esta tasa de recidiva de la LLA, se han buscado otras opciones de tratamiento.
Uso de terapias con células CAR-T para la LLA de células B
Una de estas opciones de tratamiento para la LLA de células B es la inmunoterapia de células T con receptores de antígenos quiméricos (CAR) dirigidas contra la proteína CD19. La primera terapia de células CAR-T aprobada por la FDA fue Kymriah (tisagenlecleucel), que recibió la aprobación el 30 de agosto de 2017 para el tratamiento de LLA de células B recidivante o refractaria en niños o adultos jóvenes (de hasta 25 años de edad). Este enfoque terapéutico novedoso actualmente produce una tasa de respuesta del 81% a los tres meses y una tasa de remisión duradera del 59% a los 12 meses y, por ende, ofrece una opción potencialmente curativa a los pacientes que de otro modo sufrirían una recidiva de la enfermedad después de los tratamientos habituales o presentarían resistencia a dichos tratamientos.
Si bien estas tasas de respuesta en la población de pacientes recidivantes o refractarios son muy impresionantes, la acumulación de experiencia demuestra que posiblemente las remisiones no sean completas en una importante cantidad de pacientes. Existen varias explicaciones posibles para las remisiones parciales, tales como una mala persistencia y función de la población de células T modificadas por ingeniería debido a la exposición a varias fases de quimioterapia u otros agentes tóxicos. Asimismo, se han observado recidivas debido a la pérdida o modulación del antígeno diana en la población de células malignas. Se están empleado varias estrategias para superar estas limitaciones en la terapia de células CART-T, que incluyen enfoques de acción doble sobre otros antígenos en la superficie celular de las células leucémicas. Sin embargo, será fundamental prolongar los esfuerzos por comprender la biología general de la función de las células CAR-T en indicaciones determinadas para lograr el potencial total de este tratamiento novedoso y el desarrollo de la próxima generación de terapias.
NALM6-Luc-mCh-Puro como modelo para LLA de células B
Los modelos preclínicos sólidos y confiables en animales son esenciales para el cribaje y la selección efectivos de posibles terapias de CAR-T para el uso clínico. We are optimally positioned to provide these models. En 2003, nos convertimos en la primera organización de investigación por contrato (CRO) en ofrecer imagenología por bioluminiscencia in vivo, un componente fundamental de los estudios que apuntan a determinar la eficacia de las células CAR-T en neoplasias hematológicas. Además, hemos hecho importantes esfuerzos por aumentar nuestros conocimientos y experiencia en estudios preclínicos in vivo para productos de células CAR-T con el objetivo de ampliar el desarrollo farmacológico en este ámbito terapéutico, y hemos llevado a cabo más de 200 estudios para más de 24 clientes diferentes. Puede encontrar más información en nuestra página de terapias celulares adoptivas.
Recientemente, ampliamos nuestra cartera a través de la creación interna del modelo NALM6-Luc-mCh-Puro en ratones NSG para la LLA. Esta línea tumoral se creó a partir de la LLA de un varón de 19 años. Al igual que la cinética de crecimiento de otros modelos consolidados de neoplasias de células B, tales como nuestro modelo Raji-Luc, el crecimiento de las células tumorales de NALM6-Luc-mCh-Puro en ratones NSG hembra de 6 a 7 semanas de edad es muy sólido y reproducible a partir de inóculos de células bajos y demuestra tiempos de duplicación tumoral de entre 1 y 1,3 días (figura 1).
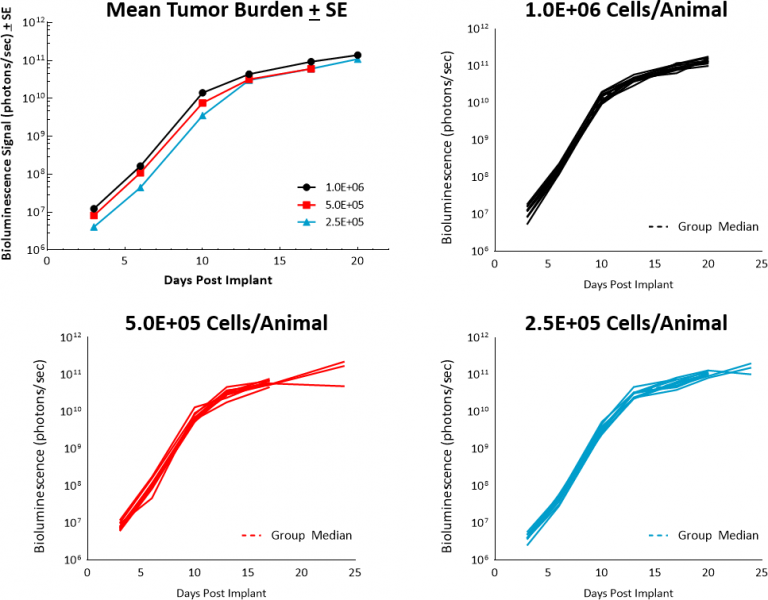
Fig. 1: cinética de crecimiento de NALM6-Luc-mCh-Puro en ratones NSG.
Esta tasa de crecimiento tumoral genera la muerte rápidamente en animales sin tratar, con un promedio de tiempo de sobrevida de 24 días (figura 2). Si bien se observó parálisis de las extremidades posteriores en ratones en estadios avanzados de la enfermedad, los hallazgos de la necropsia arrojaron evidencia de varios nódulos pequeños en el cerebro en la mayoría de los animales a los cuales se les practicó la eutanasia. Esto es particularmente interesante al tener en cuenta la implicación del sistema nervioso central (SNC) que se observa en la mayoría de los pacientes con LLA.
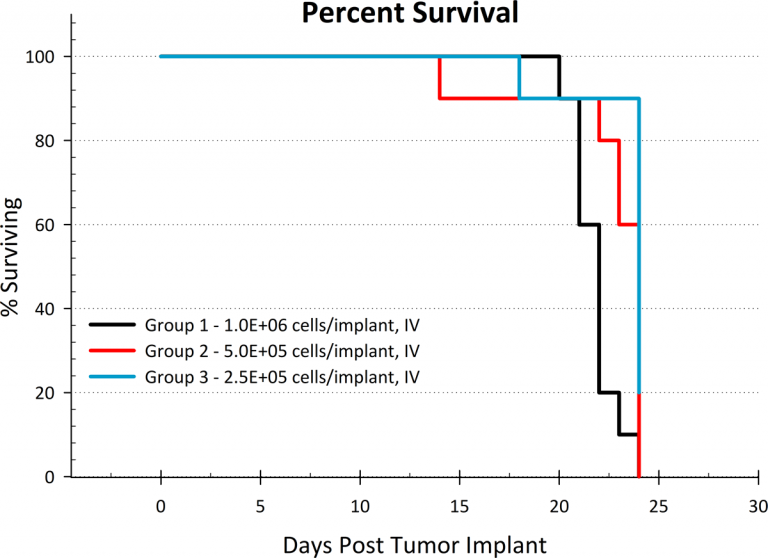
Fig. 2: diagrama de promedio de sobrevida de NALM6-Luc-mCh-Puro.
Este modelo ofrece una herramienta más para el desarrollo preclínico de terapias contra neoplasias de células B, particularmente en indicaciones centradas en el tratamiento de la LLA. Contact us for your next ALL study or other B-cell malignancy related study.
Referencias
Conéctese
Conversemos
Contáctenos