Date: May 2018
El cáncer de mama es el cáncer más frecuente entre mujeres en los Estados Unidos y la cuarta causa de muerte por cáncer. En 2017 se diagnosticaron unos 252.710 casos nuevos (15% de todos los casos nuevos de cáncer) y se registraron 40.610 muertes de pacientes. Las iniciativas de detección temprana y las opciones de tratamiento mejoradas han generado aumentos en la tasa de sobrevida total a 5 años del 75% en 1975 a más del 90% en la actualidad.[1] A pesar de las estadísticas de sobrevida favorables, la enfermedad metastásica sigue siendo un desafío de tratamiento y a menudo termina en la muerte. Por este motivo, el desarrollo continuo de nuevos tratamientos para el cáncer de mama es necesario.
Avances en el uso de terapias combinadas de inmuno-oncología para el cáncer de mama
Si bien hay varias opciones de tratamiento disponibles para combatir los cánceres de mama hormonales o por Her2, las opciones son de algún modo limitadas para las pacientes con cáncer de mama triple negativo que no pueden aprovechar estas terapias dirigidas. Además, si bien las inmunoterapias son exitosas para el tratamiento del melanoma y el cáncer de pulmón, se ha demostrado que el cáncer de mama es especialmente difícil de tratar mediante el bloqueo de puntos de control u otras inmunoterapias. However, with the focused effort in recent years towards immuno-oncology approaches to breast cancer, emerging clinical data is showing promise, particularly in combination therapy.[2] To help drive this research forward, we have developed the EMT-6 syngeneic breast tumor model. Este modelo, que proviene de un nódulo alveolar hiperplásico trasplantado en ratones BALB/c[3], aprovecha el sistema inmunológico completo del ratón y sirve como una herramienta efectiva en el ámbito de la inmuno-oncología.
Pruebas de terapias combinadas mediante el uso del modelo EMT-6
El cáncer de mama es el cáncer más frecuente entre mujeres en los Estados Unidos y la cuarta causa de muerte por cáncer. En 2017 se diagnosticaron unos 252.710 casos nuevos (15% de todos los casos nuevos de cáncer) y se registraron 40.610 muertes de pacientes. Las iniciativas de detección temprana y las opciones de tratamiento mejoradas han generado aumentos en la tasa de sobrevida total a 5 años del 75% en 1975 a más del 90% en la actualidad.[1] A pesar de las estadísticas de sobrevida favorables, la enfermedad metastásica sigue siendo un desafío de tratamiento y a menudo termina en la muerte. Por este motivo, el desarrollo continuo de nuevos tratamientos para el cáncer de mama es necesario.
Avances en el uso de terapias combinadas de inmuno-oncología para el cáncer de mama
Si bien hay varias opciones de tratamiento disponibles para combatir los cánceres de mama hormonales o por Her2, las opciones son de algún modo limitadas para las pacientes con cáncer de mama triple negativo que no pueden aprovechar estas terapias dirigidas. Además, si bien las inmunoterapias son exitosas para el tratamiento del melanoma y el cáncer de pulmón, se ha demostrado que el cáncer de mama es especialmente difícil de tratar mediante el bloqueo de puntos de control u otras inmunoterapias. However, with the focused effort in recent years towards immuno-oncology approaches to breast cancer, emerging clinical data is showing promise, particularly in combination therapy.[2] To help drive this research forward, we have developed the EMT-6 syngeneic breast tumor model. Este modelo, que proviene de un nódulo alveolar hiperplásico trasplantado en ratones BALB/c[3], aprovecha el sistema inmunológico completo del ratón y sirve como una herramienta efectiva en el ámbito de la inmuno-oncología.
Pruebas de terapias combinadas mediante el uso del modelo EMT-6
En este artículo destacado, presentamos datos de nuestro estudio de eficacia inicial con el modelo EMT-6. Estos datos deberían permitir el diseño de estudios razonables combinados con terapias novedosas mientras se realizan otros estudios. El crecimiento del tumor de control del modelo EMT-6 se muestra en la figura 1. El tiempo de duplicación promedio es de 5,5 días, lo que permite una ventana terapéutica de al menos tres semanas para provocar la actividad antitumoral. Las tasas de crecimiento de los tumores sin tratar y de aquellos tratados con un anticuerpo de control de isotipo (IgG2b de rata) son casi superponibles. Para determinar la respuesta de EMT-6 a las terapias inmunomoduladoras, los ratones con tumores EMT-6 fueron tratados con bloqueo de puntos de control (anti-mPD-1 y anti-mPD-L1) y anti-mCD137, una molécula coestimuladora. Asimismo, como la radiación focalizada a menudo se usa para tratar el cáncer de mama, incluimos modelos de monoterapia y terapia combinada de radiación.
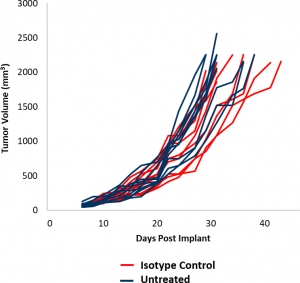
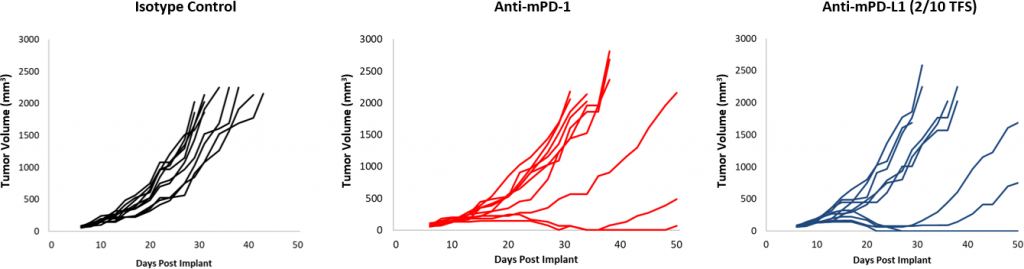
Fig. 2: respuesta del EMT-6 a los inhibidores de puntos de control.
Las respuestas al bloqueo de puntos de control fueron moderadas en general comparadas con el modelo de control (figura 2). Si bien un subgrupo de animales presentó respuestas, el tratamiento con anti-mPD-1 y anti-mPD-L1 aún tiene margen de mejora en combinación. Además, una dosis de radiación focalizada de 10 Gy, que causa un retraso significativo del crecimiento tumoral en otros modelos singeneicos, generó un escaso nivel de actividad en el modelo EMT-6. La incorporación del anti-mPD-1 a este régimen genera un impacto adicional, pero sigue teniendo margen de mejora en combinación triple. En cambio, el tratamiento con monoterapia de anti-mCD137 provoca una fuerte respuesta (4/10 TFS) contra el EMT-6. La combinación con radiación focalizada generó una mejora nominal (5/10 TFS) en comparación con la monoterapia de anti-mCD137 (figura 3). Estos datos demuestran la ventaja de usar el modelo EMT-6 para investigar las estrategias de combinación doble o triple que emplean radiación, bloqueo de puntos de control y/o agonistas de moléculas coestimuladoras.
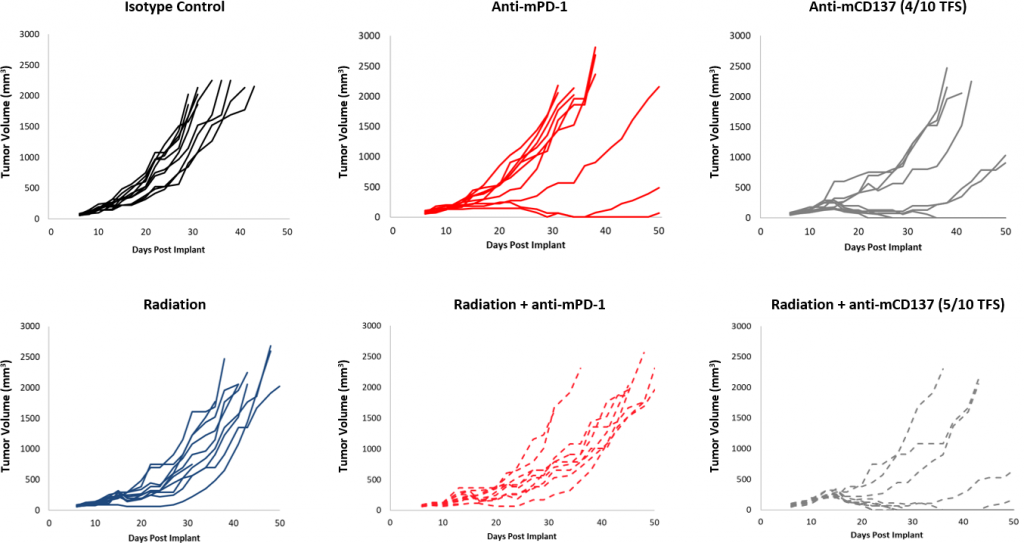
Fig. 3: respuesta del EMT-6 a la terapia combinada de radiación focalizada
Composición de células inmunes infiltradas dentro del tumor
Cuando se analizan los modelos con fines de inmuno-oncología, también es importante conocer la composición de las células inmunes infiltradas en un tumor. Para ello, se examinaron tumores de entre 220 y 385 mm3 en busca de células T y células mieloides infiltradas expresadas como porcentajes de células CD45+ totales (figura 4). El compartimento mieloide de todos los tumores estaba distribuido de forma pareja en macrófagos M2, MDSC monocíticas y MDSC granulocíticas. Los macrófagos M1 infiltrados eran menores en comparación con otras células derivadas de mieloides. Esta composición sugiere un microentorno inmunosupresor que podría ayudar a explicar la respuesta limitada con la mayoría de los regímenes de inmunoterapia analizados.
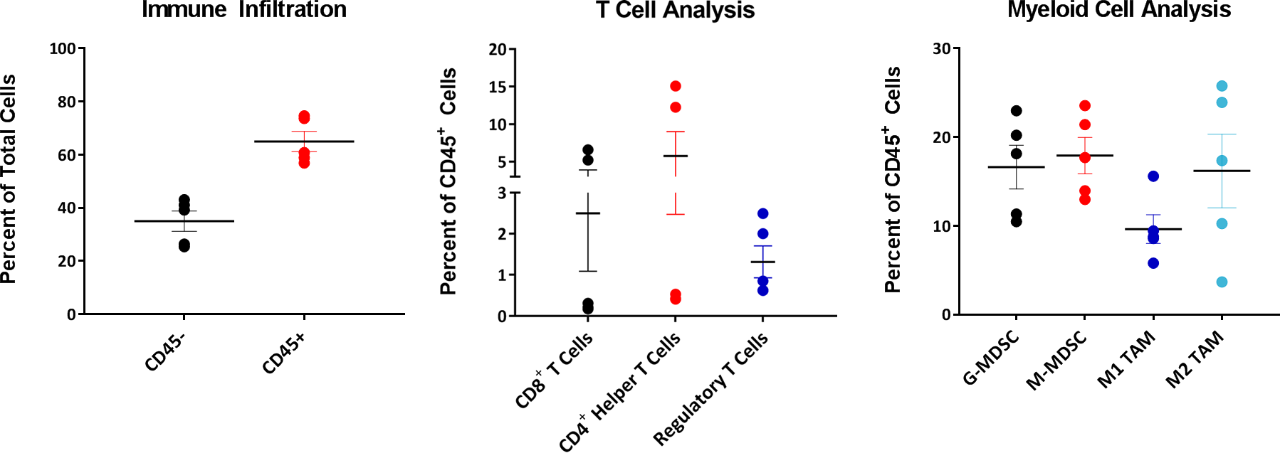
Fig 4: análisis de células mieloides y células T infiltradas del EMT-6
En cambio, el compartimento de células T demostró una variabilidad intertumoral, donde tres de cada cinco tumores presentaron niveles muy bajos de células T CD4+ y CD8+. Un dato interesante es que la composición de Treg en estos tumores exhibió una variabilidad entre tumores mucho menor en comparación con las células T CD4+ y CD8+ infiltradas. Hay estudios en curso para determinar si la variabilidad observada con células T CD4+ y CD8+ infiltradas en estos tumores EMT-6 es inherente a la biología de este modelo o si dicha variabilidad se normalizaría en tamaños de muestras más grandes.
EMT-6: un modelo sólido de inmuno-oncología preclínica
El modelo singeneico de carcinoma mamario EMT-6 tiene un perfil inmune favorable y se puede emplear como modelo sólido de inmuno-oncología preclínica. Nuestros datos respaldan el uso de esta herramienta para la investigación de tratamientos combinados con radiación, inhibidores de puntos de control o moléculas coestimuladoras.
MODEL SPOTLIGHT | EMT-6 Syngeneic Breast Tumor Model – A Powerful Tool for Immuno-Oncology Studies (PDF Version)
Referencias
Conéctese
Conversemos
Contáctenos